Meme Kanseri Nedir? Belirtileri, Evreleri ve Tedavi Seçenekleri
- Meme Kanseri Nedir?
- Meme Kanseri Kimlerde Görülür?
- Meme Kanserinde Ağrı
- Meme Kanserinde Genetik Testlerin Önemi
- Meme Kanseri Riskinizi Öğrenin
- Meme Kanseri Belirtileri Nelerdir?
- Meme Kanseri Evreleri Nelerdir?
- Meme Kanseri Türleri Nelerdir?
- Meme Kanseri Risk Faktörleri
- Meme Kanseri Teşhisi Nasıl Yapılır?
- Meme Kanseri Tedavisi Nasıl Yapılır?
- Psikolojik ve Sosyal Destek
- Tedavi Yan Etkileri ve Yönetimi
- Tedavi Sonrası Nelere Dikkat Edilmeli?
- Meme Kanserinden Korunma Yolları Nelerdir?
- Erkeklerde Meme Kanseri
Son Güncelleme Tarihi 11.03.2026 09:30:36
Meme kanseri, meme dokusundaki hücrelerin kontrolsüz çoğalması sonucu ortaya çıkan kötü huylu bir tümördür. Genellikle süt kanallarında veya lobüllerde başlar, erken dönemde belirti vermeden ilerleyebilir. Memede sert ve ağrısız kitle, meme başında akıntı veya ciltte çekilme en sık görülen bulgular arasındadır. Erken teşhis edilen meme kanseri, modern tedavi yöntemleriyle büyük oranda kontrol altına alınabilmektedir.

Meme Kanseri Nedir?
Meme kanseri, meme dokusundaki hücrelerin kontrolsüz şekilde çoğalarak tümör oluşturmasıyla ortaya çıkan bir kanser türüdür. Genellikle süt kanallarında veya süt bezlerinde başlar ve zamanla çevre dokulara ya da uzak organlara yayılabilir. Kadınlarda en sık görülen kanser türü olmakla birlikte erkeklerde de gelişebilir. Meme kanserinin erken dönemde belirti vermeden ilerlemesi nedeniyle düzenli mamografi ve doktor kontrolü önem taşır. Erken teşhis edilen meme kanseri modern tedavi yöntemleriyle büyük oranda başarıyla tedavi edilebilir.
Meme Kanseri Kimlerde Görülür?
Meme kanserinin kesin nedeni henüz tam olarak bilinmiyor olsa da, bazı risk faktörleri bu hastalığın gelişme olasılığını artırabiliyor. Bu risk faktörleri, genetik yatkınlıktan yaşam tarzı seçimlerine kadar geniş bir yelpazede yer alıyor.
Meme kanserine neden olabilecek bazı faktörler:
- Genetik Yatkınlık: Ailede meme kanseri öyküsü bulunan kadınlarda risk daha yüksektir. BRCA1 ve BRCA2 gibi bazı gen mutasyonları, meme kanseri riskini önemli ölçüde artırabilir.
- Hormonlar: Kadınlık hormonları olan östrojen ve progesteron, meme dokusunun büyümesini ve gelişmesini sağlar. Bu hormonların uzun süreli etkisi, meme kanseri riskini artırabilir. Erken yaşta adet görmeye başlamak, geç menopoza girmek veya hormon replasman tedavisi almak gibi durumlar bu riski artırabilir.
Risk Faktörleri:
- Kadın olmak
- 50-70 yaş arasında ve menopoz sonrası dönemde olmak
- Ailesinde (anne veya baba tarafında) meme kanserine yakalanmış akrabaları olmak
- (Akrabalık derecesi ne kadar yakın ve meme kanserli akraba sayısı ne kadar fazlaysa risk o kadar yükselir)
- Daha önce meme kanserine yakalanmış olmak
- Adet başlama yaşının erken, menopoz yaşının geç olması
- Hiç doğum yapmamış olmak
- İlk doğumunu 30 yaşından sonra yapmak
- Doğum yapmış olmak fakat bebeğini emzirmemek
- Uzun süreli hormon tedavisi almak
- Yüksek sosyo-ekonomik düzeyde yaşam sürdürmek
- Modern şehir yaşamının stresli ortamında yaşamak
- Şişmanlık: özellikle menopoz sonrası fazla kilo almak ve doymuş yağlardan zengin gıdaları fazla miktarda tüketmek
- Fiziksel aktivite azlığı
Yaşam Tarzı Faktörleri:
- Obezite: Özellikle menopoz sonrası dönemde obezite, meme kanseri riskini artırabilir.
- Alkol Tüketimi: Aşırı alkol tüketimi, meme kanseri riskini artırabilir.
- Sigara Kullanımı: Sigara kullanımı, meme kanseri riskini artırabilir.
- Fiziksel Aktivite Eksikliği: Düzenli egzersiz yapmamak, meme kanseri riskini artırabilir.
- Çevresel Faktörler: Bazı kimyasallar ve radyasyona maruz kalmak da risk faktörleri arasında sayılabilir.
Özetle, meme kanserinin nedenleri karmaşık bir etkileşim sonucu ortaya çıkmaktadır. Genetik yatkınlık, hormonlar, yaşam tarzı ve çevresel faktörler bu hastalığın riskini artırabilir. Ancak, sağlıklı bir yaşam tarzı benimseyerek ve düzenli kontroller yaptırarak bu riski azaltabilirsiniz.
Memede Kitle Genellikle Nerede Olur?
Meme kanseri kitlesi en sık üst dış kadranda, yani memenin dış-üst kısmında (koltuk altına yakın bölgede) gelişir.
Bu alan, meme dokusunun en yoğun olduğu bölgedir ve istatistiksel olarak kanser oluşma oranı burada daha yüksektir.
Meme Kanseri Sağda mı Olur, Solda mı?
Meme kanseri hem sağ hem sol memede görülebilir. Araştırmalar, çok hafif bir farkla sol memede daha sık ortaya çıktığını göstermektedir. Ancak bu fark klinik açıdan önemli değildir; sağ veya sol memede olması hastalığın seyrini değiştirmez.
Meme Kanserinde Ağrı Yapar mı?
Erken evre meme kanseri genellikle ağrısızdır.
Ancak tümör büyüdükçe veya iltihabi türlerde (inflamatuar meme kanseri gibi) ağrı, hassasiyet, yanma hissi oluşabilir. Memede ağrı tek başına genellikle kanser belirtisi değildir; ama ihmal edilmemeli ve değerlendirilmelidir.
Meme Kanserinde Ağrı
Meme kanserinde her zaman ağrı olmaz, hatta birçok hasta hastalığın ilk evrelerinde ağrı hissetmez. Ancak bazı durumlarda ağrı görülebilir:
- Tümör büyüyüp sinirleri baskıladığında ağrı oluşabilir.
- İltihaplı (inflamatuar) meme kanseri tipi ağrılı ve hassas olabilir.
- Metastatik hastalıkta, özellikle kemik veya sinir dokusuna yayılım varsa, ağrı belirginleşir.
- Tedavi sonrası (meme cerrahisi, radyoterapi, kemoterapi) oluşan dokusal değişiklikler de ağrıya neden olabilir.
- Meme ağrısı tek başına her zaman kanser belirtisi değildir; siklik mastalji (adet döngüsüyle ilişkili ağrı) veya fibrokistik değişiklikler de ağrıya yol açabilir.
Meme Kanserinde Genetik Testlerin Önemi
Genetik Yatkınlık
Meme kanserlerinin yaklaşık %5-10’u ailesel veya genetik yatkınlığa bağlı olarak gelişir. Ailede erken yaşta meme kanseri veya yumurtalık kanseri öyküsü olan bireylerde, genetik faktörler hastalık riskini artırır. Genetik yatkınlık, bireylerin kanser gelişme olasılığını belirleyerek erken tanı, koruyucu önlemler ve tedavi planlamasında yol gösterir. Bu nedenle riskli ailelerde genetik testlerin yapılması önem taşır.
BRCA Genleri ve Önemi
BRCA1 ve BRCA2, hücrelerde DNA tamirinden sorumlu tümör baskılayıcı genlerdir. BRCA gen mutasyonları, meme ve yumurtalık kanseri riskini ciddi şekilde artırır. BRCA mutasyonu taşıyan bireylerde yaşam boyu meme kanseri riski %50-80’e kadar çıkabilir. Genetik testler BRCA mutasyonunu tespit ederek, yüksek riskli bireylerde önleyici cerrahi, düzenli tarama veya ilaç tedavisi gibi stratejilerin uygulanmasına imkan sağlar.
Meme Kanseri Riskinizi Öğrenin
Gail Modeli kriterlerine göre kişisel risk faktörlerinizi değerlendirin. Unutmayın, erken teşhis hayat kurtarır.
Meme Kanseri Belirtileri Nelerdir?
Meme kanseri belirtileri, hastalığın evresine göre değişiklik gösterebilir. Erken evrede belirti vermeyebileceği için memedeki en küçük değişiklikler bile ciddiye alınmalıdır. Meme kanserinin en sık görülen ilk belirtisi, memede ele gelen sert, hareket etmeyen ve zamanla büyüyebilen bir kitledir. Bu kitle genellikle ağrısızdır, bu nedenle fark edildiğinde doktora başvurmak büyük önem taşır.
Meme Kanserinin En önemli Belirtisi Nedir?
Meme kanserinin en sık görülen belirtisi, memede hissedilen sert ve ağrısız bir kitle oluşumudur. Bu kitle zamanla büyür, şekil değişikliğine yol açabilir ve ciltte çukurlaşma, meme başında çekilme veya akıntı gibi ek bulgularla ilerleyebilir.
Erken Evre Meme Kanseri Belirtileri
Meme kanserinin başlangıç aşamasında şu belirtiler görülebilir:
- Memede veya koltuk altında ele gelen sert kitle
- Meme başında içe doğru çekilme veya şekil değişikliği
- Meme derisinde çukurlaşma, kalınlaşma veya portakal kabuğu görünümü
- Meme başından kanlı, berrak ya da kokulu akıntı
- Memeler arasında belirgin boyut veya simetri farkı
Bu belirtiler her zaman kanser anlamına gelmez; ancak erken teşhis için mutlaka değerlendirilmelidir.
İleri Evre Meme Kanseri Belirtileri
Kanser ilerledikçe aşağıdaki bulgular ortaya çıkabilir:
- Memede belirgin yara, kızarıklık veya ülserleşme
- Koltuk altında sert, büyümüş lenf bezleri
- Sırta, kemiğe veya göğüs bölgesine yayılan ağrı
- Kol veya meme üzerinde şişlik ve ödem
- Nefes darlığı, halsizlik veya kemik ağrısı gibi metastaza bağlı şikayetler
İleri evrede belirtiler daha belirgin hale gelir ve sistemik tedavi gerektirebilir.
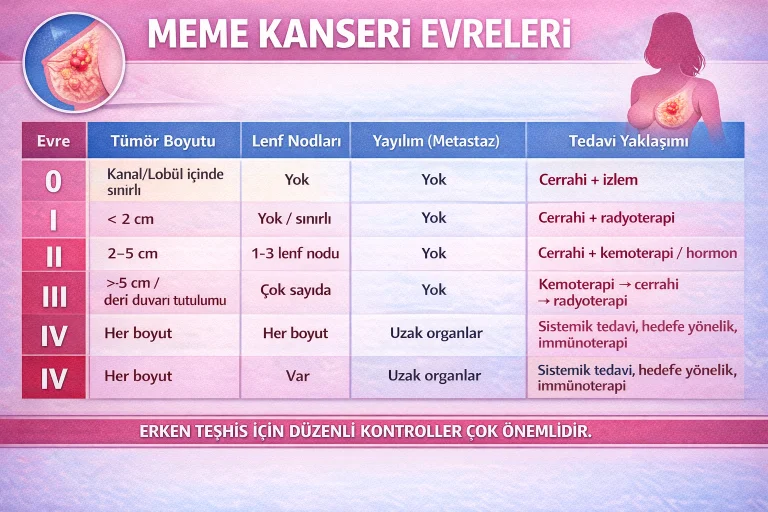
Meme Kanseri Evreleri Nelerdir?
Meme kanseri, tanı sonrası hastalığın yaygınlığını belirlemek için evrelendirilir. Evreleme, tedavi planlamasında ve hastalığın seyri hakkında öngörüde bulunmada kritik bir rol oynar. Evreleme genellikle TNM sistemi (T: Tümör boyutu, N: Lenf nodu tutulumu, M: Metastaz) kullanılarak yapılır.
| Evre | Tümör Boyutu | Lenf Nodları | Yayılım (Metastaz) | Tedavi Yaklaşımı |
| 0 | Kanal/Lobül içinde sınırlı | Yok | Yok | Cerrahi + izlem |
| I | < 2 cm | Yok / sınırlı | Yok | Cerrahi + radyoterapi |
| II | 2–5 cm 1–3 | lenf nodu | Yok | Cerrahi + kemoterapi/hormon |
| III | > 5 cm / deri duvarı tutulumu | Çok sayıda | Yok | Kemoterapi → cerrahi → radyoterapi |
| IV | Her boyut | Var | Uzak organlar | Sistemik tedavi, hedefe yönelik, immünoterapi |
Evreleme Kriterleri
Meme kanseri evre 0 (in situ) ile evre IV (metastatik) arasında sınıflandırılır. Aşağıda temel evreleme yapısı yer almaktadır:
- Evre 0 (in situ): Kanser hücreleri süt kanalları veya lobüller içinde sınırlıdır, çevre dokulara yayılmamıştır. Örn: DCIS.
- Evre I: Tümör küçüktür (2 cm'den küçük) ve lenf nodlarına yayılmamıştır veya çok sınırlıdır.
- Evre II: Tümör 2–5 cm arasında olabilir ve az sayıda (1–3) lenf noduna yayılmış olabilir.
- Evre III (Lokal ileri evre): Daha büyük tümör veya daha fazla lenf nodu tutulumu söz konusudur. Deri veya göğüs duvarına yayılım olabilir.
- Evre IV (Metastatik): Kanser meme dışına, uzak organlara (kemik, akciğer, karaciğer, beyin) yayılmıştır.
Evrelere Göre Tedavi Farklılıkları
- Evre 0: Genellikle cerrahi (lumpektomi veya mastektomi) yeterlidir. Bazı durumlarda radyoterapi önerilir.
- Evre I: Cerrahi ile birlikte genellikle radyoterapi uygulanır. Tümörün biyolojik özelliklerine göre hormon tedavisi veya kemoterapi eklenebilir.
- Evre II: Cerrahi sonrası kemoterapi ve/veya radyoterapi yaygındır. Hormon pozitif tümörlerde hormon tedavisi, HER2 pozitif olanlarda hedefe yönelik tedavi eklenebilir.
- Evre III: Multimodal tedavi gerekir: kemoterapi, ardından cerrahi, ardından radyoterapi. Hedefe yönelik ve/veya hormon tedavisi de verilir.
- Evre IV: Tedavi küratif değil, yaşam süresini uzatmayı ve semptomları azaltmayı amaçlar. Sistemik tedaviler (kemoterapi, hormon, hedefe yönelik, immünoterapi) ön plandadır.
Meme Kanseri Türleri Nelerdir?
Meme kanseri; DCIS, invaziv duktal karsinom (IDC), lobüler karsinoma in situ (LCIS), invaziv lobüler karsinom (ILC), inflamatuar meme kanseri ve metastatik meme kanseri olmak üzere altı ana gruba ayrılır. En yaygın meme kanseri türü invaziv duktal karsinomdur. Kanserin türünü bilmek, doğru tedavi yönteminin seçilmesi açısından büyük önem taşır.
1. Duktal Karsinoma in Situ (DCIS)
Erken evre, kanser öncüsü formudur. Tümör hücreleri süt kanalları içinde sınırlıdır ve çevre dokulara yayılmaz. Tedavi edilmezse invaziv kansere dönüşebilir. Cerrahi ve radyoterapiyle yüksek başarı sağlanır.
Aranan anahtar ifade: DCIS nedir?
2. İnvaziv Duktal Karsinom (IDC)
Meme kanseri vakalarının %70–80’ini oluşturur. Kanser hücreleri süt kanallarının dışına çıkarak çevre dokulara yayılır. IDC, hem lokal hem de uzak metastaz yapabilen en sık görülen meme kanseri tipidir.
Aranan anahtar ifade: İnvaziv meme kanseri ne demek?
3. Lobüler Karsinoma in Situ (LCIS)
Lobüllerde (süt üreten bezlerde) oluşan ve invaziv olmayan bir hücresel değişikliktir. Doğrudan kanser değildir, ancak meme kanseri gelişimi için risk faktörü kabul edilir. Düzenli takip gerektirir.
Aranan anahtar ifade: LCIS kanser midir?
4. İnvaziv Lobüler Karsinom (ILC)
Lobüllerden başlayan ve çevre dokulara yayılabilen invaziv bir kanser türüdür. IDC’ye göre daha sinsi ilerler ve her iki memede birden görülebilir. Mamografide tespiti zor olabilir.
Aranan anahtar ifade: Lobüler meme kanseri belirtileri
5. İnflamatuar Meme Kanseri
Nadir ancak agresif seyirlidir. Meme cildinde kızarıklık, şişlik ve portakal kabuğu görünümü oluşturur. Genellikle hızla ilerlediği için erken tedavi gerekir.
Aranan anahtar ifade: Portakal kabuğu belirtisi meme kanseri mi?
6. Metastatik Meme Kanseri (Evre IV)
Kanser hücrelerinin memeden akciğer, karaciğer, kemik veya beyin gibi uzak organlara yayılmasıdır. Tam iyileşme mümkün olmayabilir, ancak modern tedaviler yaşam süresini uzatabilir.
Meme Kanseri Risk Faktörleri
Meme kanseri, genetik, hormonal, çevresel ve yaşam tarzına bağlı birçok faktörün etkisiyle gelişebilir. Bazı risk faktörleri değiştirilemezken, bazıları yaşam tarzı değişiklikleriyle azaltılabilir.
Meme kanseri; genetik, hormonal, çevresel ve yaşam tarzına bağlı birçok faktörün etkisiyle gelişebilir. Bazı riskler değiştirilemez (yaş, genetik yapı), bazıları ise yaşam tarzı değişiklikleriyle azaltılabilir.
Yaş ve Cinsiyet
Meme kanseri en sık kadınlarda görülür; ancak erkeklerde de %1 oranında görülebilir. Yaş ilerledikçe risk artar. Özellikle 50 yaş üzerindeki kadınlarda görülme sıklığı belirgin şekilde artmaktadır.
Aile Öyküsü ve Genetik Yatkınlık
Ailede birinci derece akrabalarda (anne, kız kardeş, kız evlat) meme kanseri olması riski 2–3 kat artırır.
- BRCA1 ve BRCA2 gen mutasyonları, kalıtsal meme kanserlerinin en sık nedenleridir.
- Ayrıca PALB2, TP53, PTEN gibi gen mutasyonları da riski yükseltir.
- Genetik mutasyonu olan kadınlarda yaşam boyu meme kanseri gelişme olasılığı %45–80 arasında değişir.
- Genetik yatkınlığı olan bireylerin genetik danışmanlık ve düzenli tarama yaptırmaları önerilir.
Hormonal Faktörler
- Erken menarş (12 yaş öncesi) ve geç menopoz (55 yaş sonrası), östrojen hormonuna uzun süre maruz kalmaya yol açar.
- İlk doğumu 30 yaş sonrası yapmak veya hiç doğum yapmamış olmak riski artırır.
- Uzun süreli doğum kontrol hapı veya menopoz sonrası hormon tedavisi (HRT) kullanımı da riski bir miktar yükseltebilir.
- Yüksek östrojen düzeyleri, özellikle östrojen reseptörü pozitif meme kanseri gelişimini kolaylaştırır.
Geçirilmiş Meme Hastalıkları
Atipik hiperplazi, lobüler karsinoma in situ (LCIS) gibi öncü lezyonlar gelecekte kanser gelişimi riskini artırır. Daha önce radyoterapi almış kişilerde de meme dokusu zarar görebilir ve risk yükselir.
Yaşam Tarzı Faktörleri
- Sigara ve alkol kullanımı, östrojen metabolizmasını bozarak riski artırır.
- Obezite, özellikle menopoz sonrası dönemde yağ dokusundan salınan östrojen nedeniyle önemli bir risk faktörüdür.
- Düşük fiziksel aktivite, yüksek yağlı beslenme, düşük lif alımı da olumsuz etki yaratır.
- Gece vardiyasında çalışma ve uyku bozuklukları, melatonin dengesini bozarak riski artırabilir.
Radyasyon Maruziyeti
Genç yaşta göğüs bölgesine radyoterapi almak (örneğin Hodgkin lenfoması tedavisi için) meme kanseri riskini ciddi ölçüde artırır.
Üreme ve Emzirme Öyküsü
Uzun süre emzirmemek veya hiç emzirmemek riski hafifçe artırabilir. 12 ay ve üzeri emzirme, hormon döngüsünü düzenleyerek koruyucu etki gösterir.
Metabolik ve Kronik Hastalıklar
Tip 2 diyabet, metabolik sendrom ve yüksek insülin düzeyleri, meme hücrelerinde büyüme faktörlerini artırabilir. Bu da kanser gelişimine katkıda bulunur.
Meme Kanseri Teşhisi Nasıl Yapılır?
Meme kanseri teşhisi; fizik muayene, mamografi, ultrason, MR ve biyopsi yöntemleriyle yapılır. Kesin tanı biyopsi ile alınan doku örneğinin mikroskobik incelemesi sonucunda konur. Kesin tanı biyopsiyle konur. Erken teşhis, tedavi başarısını belirgin şekilde artırdığı için düzenli tarama büyük önem taşır.
1. Fiziksel Meme Muayenesi
Doktor, memede şekil değişikliği, kitle, sertlik, hassasiyet, meme başı akıntısı ve koltuk altı lenf bezlerinde şişlik olup olmadığını değerlendirir. Özellikle ele gelen sert, hareket etmeyen kitle en önemli bulgulardan biridir.
2. Mamografi
Meme dokusunun düşük doz X-ray ile görüntülenmesidir ve erken evre meme kanserinin tespitinde en etkili tarama yöntemidir. 40 yaş üzeri kadınlarda yıllık tarama önerilir.
Avantajları:
- Belirti oluşmadan tümörü saptayabilir
- Mikro kalsifikasyonları gösterir
- Kanserin evresini belirlemede yol gösterir
3. Meme Ultrasonu
Mamografiye ek olarak kullanılır. Kist ile solid (sert) kitle ayrımında etkilidir. Yoğun meme dokusu olan kadınlarda ses dalgalarıyla meme dokusunun görüntülenmesini sağlar.
4. Manyetik Rezonans Görüntüleme (MR)
Yüksek riskli ya da BRCA taşıyıcılarında detaylı tarama için tercih edilir. Mamografide görülmeyen alanları değerlendirmede önemli rol oynar.
5. Biyopsi (Kesin Tanı)
Meme kanseri tanısında altın standarttır. Şüpheli bölgeden alınan doku örneği mikroskop altında incelenir. Kanser hücrelerinin varlığı, türü ve hormon reseptör durumu belirlenir.
Biyopsi türleri:
- İnce İğne Aspirasyonu (FNAB)
- Tru-Cut (Kalın iğne biyopsisi)
- Vakum destekli biyopsi
- Açık cerrahi biyopsi
6. Hormon ve Genetik Testler
Kanser hücrelerinde östrojen reseptörü (ER), progesteron reseptörü (PR) ve HER2 durumu değerlendirilir. Bu testler tedavi planının kişiselleştirilmesini sağlar.
Ailesel risk varsa BRCA testi yapılabilir.
7. Tarama Testleri
Hangi yöntemin seçileceği; kişinin yaşına, genetik riskine ve meme dokusunun yoğunluğuna göre belirlenir.
| Yöntem | Ne Zaman Tercih Edilir? | Temel Özelliği |
| Mamografi | 40 yaş üstü standart tarama. | Altın standarttır; mikrokalsifikasyonları (erken belirti) yakalar. |
| Ultrasonografi | Genç kadınlar ve yoğun meme dokusu. | Radyasyon içermez; kitlelerin kistik mi yoksa katı mı olduğunu ayırır. |
| Meme MRG | Çok yüksek riskli gruplar (genetik mutasyon). | En hassas yöntemdir; ancak yanlış pozitiflik oranı daha yüksektir. |
Meme Kanseri Tedavisi Nasıl Yapılır?
Meme kanseri tedavisi; tümörün evresine, biyolojik özelliklerine ve hastanın genel sağlık durumuna göre cerrahi, kemoterapi, radyoterapi, hormon tedavisi, immünoterapi ve hedefe yönelik ilaç tedavilerinin tek başına veya birlikte uygulanmasıyla yapılır. Tedavi kişiye özeldir ve hangi yöntemin kullanılacağı, tümörün türüne ve yayılım durumuna göre belirlenir.
Cerrahi Tedavi
Meme kanseri tedavisinde ilk seçeneklerden biri cerrahidir.
İki temel cerrahi yaklaşım vardır:
- Mastektomi: Tüm memenin alınması işlemidir. Yaygın tümörlerde veya hasta tercihiyle uygulanabilir.
- Meme Koruyucu Cerrahi (Lumpektomi): Sadece tümörün ve çevresindeki sağlıklı dokunun çıkarılmasıdır. Genellikle radyoterapi ile tamamlanır.
Cerrahi Tedavi Kimlere Uygulanır?
Cerrahi tedavi, tümörün çıkarılmasının mümkün olduğu hastalarda uygulanır. Tümör boyutu, yayılım durumu, hastanın yaşı, genel sağlık durumu ve genetik faktörlere göre tedavi planlanır. Cerrahi, erken evre hastalarda küratif amaçlı, ileri evrelerde ise palyatif veya tümör yükünü azaltıcı amaçla yapılabilir.
Sentinel Lenf Nodu Biyopsisi (SLNB)
Sentinel lenf nodu biyopsisi, tümör hücrelerinin yayılma ihtimali olan ilk lenf nodunun çıkarılarak incelenmesidir. Bu yöntem, koltuk altı lenf bezlerinin tamamının alınmasına gerek kalmadan yayılımın olup olmadığını anlamaya yardımcı olur ve lenfödem riskini azaltır.
Biyopsi Tekniği
Meme kanseri tanısında kullanılan biyopsi teknikleri arasında iğne biyopsisi (trucut), ince iğne aspirasyon biyopsisi (FNAB) ve açık biyopsi yer alır. Ultrason veya mamografi eşliğinde yapılan görüntüleme destekli biyopsiler de sıklıkla tercih edilir.
Koltuk Altı Lenf Bezi Diseksiyonu
Koltuk altı lenf bezi diseksiyonu, kanserin lenf nodlarına yayılıp yayılmadığını değerlendirmek ve bölgesel kontrol sağlamak için yapılan bir cerrahi işlemdir. Ancak bu işlem lenfödem, his kaybı ve hareket kısıtlılığı gibi yan etkilere yol açabileceğinden, sadece gerekli durumlarda tercih edilir.
Kemoterapi Uygulama Şekilleri
Kemoterapi, damardan infüzyon şeklinde veya bazı durumlarda ağız yoluyla verilen ilaçlarla uygulanır. Neoadjuvan (ameliyat öncesi), adjuvan (ameliyat sonrası) veya metastatik hastalıkta palyatif amaçla kullanılabilir. Tedavi, hastanın tümör tipi, evresi ve genel sağlık durumuna göre planlanır.
Hedefe Yönelik Tedavi Çeşitleri
Hedefe yönelik tedaviler, kanser hücrelerinin belirli moleküler özelliklerini hedef alan ilaçlardır. Örneğin, HER2 pozitif meme kanserinde trastuzumab gibi ajanlar kullanılır. Bu tedaviler, sağlıklı hücrelere daha az zarar vererek etkinlik sağlar ve kemoterapiyle birlikte veya tek başına uygulanabilir.
Koltuk Altına Yönelik Cerrahi Girişimler
Meme kanseri, koltuk altı lenf bezlerine yayılabilir. Bu nedenle:
- Sentinel Lenf Nodu Biyopsisi (SLNB): Tümörün ilk sıçrama noktası olan "öncü" lenf nodunun çıkarılmasıdır. Yayılım yoksa başka lenf bezi alınmaz.
- Koltuk Altı Lenf Bezi Diseksiyonu (ALND): Eğer sentinel nodda yayılım varsa, koltuk altındaki daha fazla sayıda lenf nodu çıkarılır. Lenfödem riski içerir.
Kemoterapi
Kanser hücrelerini öldürmeyi hedefleyen ilaç tedavisidir.
- Neoadjuvan (ameliyat öncesi): Tümörü küçültmek için
- Adjuvan (ameliyat sonrası): Nüks riskini azaltmak için
- Metastatik evrede: Yayılmış hastalığı kontrol altına almak için uygulanır.
Yan etkiler arasında saç dökülmesi, mide bulantısı, halsizlik, enfeksiyon riski yer alır.
Radyoterapi
Yüksek enerjili ışınlarla kalan kanser hücrelerini yok etmeyi amaçlar.
- Genellikle meme koruyucu cerrahiden sonra uygulanır.
- Koltuk altı ya da göğüs duvarı da ışınlanabilir.
Yan etkiler: Ciltte yanık benzeri değişiklikler, yorgunluk, nadiren akciğer dokusunda hasar.
Hormon Tedavisi
Tümör hücrelerinde östrojen/progesteron reseptörü varsa uygulanır.
- Tamoksifen: Premenopozal hastalarda sık kullanılır.
- Aromataz inhibitörleri: Menopoz sonrası kadınlarda tercih edilir.
Hormon tedavisi 5–10 yıl sürebilir. Sıcak basması, eklem ağrısı gibi yan etkileri olabilir.
Hedefe Yönelik Tedaviler
Kanser hücrelerinin spesifik moleküler özelliklerine karşı geliştirilmiş tedavilerdir.
- HER2 pozitif tümörlerde trastuzumab (Herceptin) veya pertuzumab gibi ilaçlar kullanılır.
- Kemoterapi ile birlikte ya da tek başına verilebilir.
Daha az yan etkiyle daha hedefli sonuç alınması amaçlanır.
İmmünoterapi
Vücudun bağışıklık sistemini aktive ederek kanser hücreleriyle savaşmasına yardımcı olur.
- Özellikle triple negatif meme kanseri gibi bazı alt tiplerde kullanılır.
- Anti-PD-1/PD-L1 ajanları, bağışıklık yanıtını artırır.
Henüz sınırlı hastada uygulanmakta olup gelecek vaat eden bir alandır.
Akıllı İlaç
Akıllı ilaç tedavisi, bazı meme kanseri türlerinde tümör hücrelerine özgü etki mekanizmalarıyla uygulanır.
Psikolojik ve Sosyal Destek
Kanser tanısı sadece fiziksel bir süreç değil, ciddi bir psikolojik adaptasyon sürecidir.
- Psiko-onkoloji Desteği: Hastanelerin onkoloji servislerinde bulunan uzman psikologlar, "kaygı yönetimi" ve "hastalıkla barışma" konularında profesyonel destek sunar.
- Hasta Dayanışma Grupları: Aynı süreci yaşayan kişilerin tecrübe paylaşımı, yalnızlık hissini azaltır (Örneğin; Türkiye’de MEMEDER, Kanser Savaşçıları Derneği gibi sivil toplum kuruluşları).
- Yakınların Rolü: Refakatçilerin de tükenmişlik yaşamaması için destek almaları önemlidir. Açık iletişim ve hastanın ihtiyaçlarına göre şekillenen bir destek mekanizması tedavi başarısını artırır.

Tedavi Yan Etkileri ve Yönetimi
Tedavi süreci fiziksel ve duygusal zorlukları beraberinde getirebilir, ancak bu etkileri hafifletmek mümkündür.
Kemoterapi Etkileri: Saç dökülmesi, bulantı ve bağışıklık düşüklüğü.
- Yönetim: Bulantı önleyici ilaçlar, saç dökülmesi için soğutucu başlıklar ve enfeksiyon riskine karşı hijyen önlemleri.
Lenfödem: Koltuk altı lenf bezlerinin alınması sonrası kolda şişlik oluşması.
- Yönetim: Fizyoterapi, lenf drenaj masajları ve kompresyon kollukları.
Hormon Tedavisi Yan Etkileri: Sıcak basmaları ve eklem ağrıları.
- Yönetim: Düzenli hafif egzersiz ve doktor kontrolünde destekleyici takviyeler.
Tedavi Sonrası Nelere Dikkat Edilmeli?
- Düzenli Kontroller: Onkolog ve cerrahla planlı takipler aksatılmamalıdır (ilk 5 yıl çok kritiktir).
- Lenfödem Riski: Koltuk altı cerrahisi sonrası kol şişliği için fizik tedavi önerileri uygulanmalı, ağırlık taşınmamalı.
- Beslenme ve Yaşam Tarzı: Antioksidanlardan zengin, dengeli beslenme; palyatif bakım, düzenli egzersiz ve ideal kilo korunmalıdır.
- Psikolojik Destek: Depresyon, kaygı ve vücut imajı sorunları için psikososyal destek önemlidir.
- İlaç Uyumu: Hormon ya da hedefe yönelik tedaviler planlandığı şekilde aksatılmadan sürdürülmelidir.
Meme rekonstrüksiyonu (yani meme onarımı), meme kanseri nedeniyle memesi alınan veya şekli bozulan hastalarda memenin yeniden oluşturulması amacıyla yapılan cerrahi bir işlemdir. Bu konuyla ilgili doktorunuzdan danışmanlık almanız önemlidir

Meme Kanserinden Korunma Yolları Nelerdir?
Meme kanserini tamamen önlemek her zaman mümkün olmasa da, erken tanı ve risk faktörlerinin kontrol altına alınması ile hem görülme sıklığı azaltılabilir hem de tedavi başarısı artırılabilir. İşte korunma ve erken teşhiste etkili yöntemler:
Düzenli Kontroller
Kadınların yaşlarına ve risk durumlarına göre belirli aralıklarla doktor kontrolüne gitmeleri, olası değişikliklerin erken fark edilmesini sağlar. Düzenli takip, özellikle ailesinde meme kanseri öyküsü olan kadınlar için kritik önemdedir. Risk gruplarında genetik danışmanlık da önerilir.
Kendi Kendine Muayene
Kadınların her ay düzenli olarak kendi meme dokularını elle kontrol etmeleri, kitle, şekil bozukluğu veya cilt değişikliklerini erken fark etmelerine yardımcı olabilir. Genellikle adetten sonraki ilk hafta önerilen dönemdir. Kendi kendine muayene tanı koydurmaz ama farkındalığı artırır.
Klinik Muayene
Kadınların 20 yaşından itibaren yılda bir kez doktor tarafından yapılan fiziksel meme muayenesinden geçmeleri önerilir. 40 yaş üstü bireylerde bu muayene, mamografi ile birlikte değerlendirilmelidir. Klinik muayene, görüntüleme ile fark edilemeyen bazı değişikliklerin saptanmasını sağlayabilir.
Görüntüleme
- Mamografi: 40 yaş ve üzeri kadınlarda yılda bir kez önerilir. En etkili tarama yöntemidir.
- Ultrasonografi: Genç kadınlarda veya yoğun meme dokusu olan bireylerde mamografiye ek olarak kullanılır.
- Manyetik Rezonans Görüntüleme (MR): Yüksek riskli kadınlarda, özellikle BRCA mutasyonu taşıyanlarda mamografiye ek olarak önerilir.
Sağlıklı Yaşam Tarzı Faktörleri
- Dengeli beslenme: Liften zengin, sebze ve meyve ağırlıklı diyetler önerilir.
- Düzenli egzersiz: Haftada en az 150 dakika orta şiddette fiziksel aktivite riski azaltır.
- Alkol tüketimini sınırlamak ve sigaradan uzak durmak meme kanseri riskini azaltabilir.
- İdeal kilonun korunması özellikle menopoz sonrası meme kanseri riskinde etkilidir.
- Emzirme: Doğal korunma yöntemlerinden biridir; emzirmek meme kanseri riskini düşürür.
- Hormon tedavilerinin (özellikle menopoz sonrası) dikkatle kullanılması önerilir.
Erkeklerde Meme Kanseri
Meme kanseri genellikle kadınlara özgü bir hastalık gibi düşünülse de, erkeklerde de nadir de olsa görülmektedir. Erkek meme kanseri, genellikle geç tanı konduğu için daha ileri evrede fark edilir. Erkeklerde meme dokusunun daha az olması, tümörün çevre dokulara hızlı yayılmasına neden olabilir.
Erkeklerde Meme Kanseri Belirtileri
- Göğüste ele gelen sert, ağrısız bir kitle (genellikle tek taraflı ve meme başına yakın)
- Meme başında çekilme, akıntı (özellikle kanlı)
- Meme cildinde kızarıklık, kalınlaşma veya yara
- Koltuk altı lenf nodlarında şişlik
- Nadiren meme başında hassasiyet veya ağrı
Bu belirtiler görüldüğünde mutlaka tıbbi değerlendirme yapılmalıdır.
Erkeklerde Meme Kanseri Risk Faktörleri
- Genetik yatkınlık: BRCA2 mutasyonu taşıyan erkeklerde meme kanseri riski belirgin artar.
- Aile öyküsü: Yakın akrabasında meme kanseri bulunan erkeklerde risk yüksektir.
- Hormon dengesizlikleri: Östrojen düzeyinin artması (örneğin siroz, Klinefelter sendromu gibi durumlarda) riski artırır.
- Radyasyona maruz kalma
- İleri yaş: En sık 60 yaş üzerindeki erkeklerde görülür.
- Obezite ve alkol kullanımı da hormonal dengesizlikler yoluyla riski artırabilir.
Erken tanı, erkeklerde de tedavi başarısını ciddi şekilde artırır.
Sıkça Sorulan Sorular
Hayır. Memede hissedilen her kitle kanser anlamına gelmez. Kitlelerin büyük bir kısmı kist, fibroadenom, hormonal değişiklikler veya fibrokistik yapı gibi iyi huylu nedenlerden kaynaklanır. Ancak ağrısız, sert, düzensiz kenarlı ya da zamanla büyüyen kitleler ciddiye alınmalıdır. Bu nedenle memede fark edilen her kitle uzman hekim tarafından değerlendirilmelidir; erken teşhis, olası kanser riskini büyük ölçüde azaltır.
Meme kanserinin büyüme hızı, tümörün türüne ve genetik özelliklerine göre değişir. Ortalama olarak meme tümörleri her 90 günde bir iki katına çıkabilir. Hızlı büyüyen agresif tiplerde bu süre daha kısa olabilirken, yavaş seyirli kanserlerde yıllarca belirti vermeden büyüme görülebilir. Düzenli tarama ve mamografi, tümör fark edilmeden önce büyüme hızını kontrol altına almak için kritik öneme sahiptir.
Meme kanseri en sık 50 yaş ve üzerindeki kadınlarda görülür. Menopoz döneminde hormon dengesindeki değişiklikler riski artırır. Ancak Türkiye’de meme kanseri vakalarının önemli bir kısmı 40 yaş altındaki kadınlarda da ortaya çıkmaktadır. Genetik yatkınlığı olan kişilerde daha genç yaşta görülebildiği için, risk grubundaki kadınların erken yaşlardan itibaren düzenli kontroller yaptırması önerilir.
Meme kanserinin büyüme hızı, tümörün türüne ve genetik özelliklerine göre değişir. Ortalama olarak meme tümörleri her 90 günde bir iki katına çıkabilir. Hızlı büyüyen agresif tiplerde bu süre daha kısa olabilirken, yavaş seyirli kanserlerde yıllarca belirti vermeden büyüme görülebilir. Düzenli tarama ve mamografi, tümör fark edilmeden önce büyüme hızını kontrol altına almak için kritik öneme sahiptir.
Hastalar ve hasta yakınları meme kanseri hakkında tedavi ve tedavi sonrası sürece dair birçok detayı merak etmektedir.
BRCA1 ve BRCA2 gen mutasyonları meme kanseri riskini artırabilir. Genetik yatkınlık varsa tarama erken yaşta başlamalıdır.
Erken evrede genellikle ağrı olmaz; iltihabi tipte ve ileri evrede ağrı görülebilir.
Erken teşhis edilen meme kanserinde başarı oranı %90'ın üzerindedir.
Hayır. Kesin tanı biyopsi ile konur.
En sık 50 yaş sonrası görülür, ancak Türkiye’de hastaların yarısı 50 yaş altındadır.
Amerika ve Avrupa ülkelerinde çok sık rastlanan meme kanseri olgularının ancak yüzde 7-8’i 40 yaş altındayken, ülkemizde 40 yaş altı meme kanseri olguları tüm meme kanseri olgularının yaklaşık yüzde 20’sini yani beşte birini oluşturuyor. Buna ek olarak ülkemizde meme kanseri hastalarının yarısı 50 yaş altındadır.
- Endüstriyel gıdaların daha çok tüketiyor olması
- Gereksiz ve kontrolsüz hormon, ilaç ve benzer ürünlerin kullanılması
- Genç kadınların stresli iş yaşamları
- Doğum yapmama; geç yaşta doğum yapma, emzirmeme
- 40 yaşından sonra her yıl mamografi
Hiçbir şikâyeti olmayan sağlıklı kadınlarda meme kanseri amacıyla mamografi ile taramaya başlama yaşı Dünya Sağlık Örgütü’nce 40 yaştan sonrası olarak belirlenmiştir. Ancak, özellikle ailesinde meme kanseri olguları olan genç kadınların ergenlikten itibaren üç yılda bir meme muayenesi ve gerekirse meme ultrasonu ile kontrol edilmesi gerekir.
Meme kanseri tamamen önlenemez, ancak bazı yaşam tarzı değişiklikleri ve sağlık önlemleri riski azaltabilir. Bunlar arasında:
- Dengeli Beslenme: Meyve, sebze ve tam tahıllar açısından zengin bir diyet benimsemek.
- Düzenli Egzersiz: Haftada en az 150 dakika orta düzeyde fiziksel aktivite yapmak.
- Sağlıklı Kilo: Aşırı kilodan kaçınmak.
- Alkol Tüketimini Sınırlama: Alkol alımını azaltmak.
- Sigara İçmemek: Sigara kullanmaktan kaçınmak.
- Düzenli Tarama: Mammografi gibi tarama testlerini belirli aralıklarla yaptırmak, erken teşhis için önemlidir.
Evet, meme kanseri tedavi edildikten sonra tekrarlayabilir. Tekrar riski, kanserin türüne, evresine, tedaviye yanıtına ve hastanın genel sağlık durumuna bağlıdır. Tekrar riski olan hastaların düzenli takip ve tarama yaptırmaları önemlidir. Tekrar durumunda, tedavi seçenekleri mevcut olabilir, bu nedenle doktorla iletişimde kalmak önemlidir.
Tedavi sürecinden sonra hastalar genellikle şunları bekleyebilir:
- Fiziksel İyileşme: Cerrahiden sonra iyileşme süreci geçirebilir. Bu süreç, cerrahi türüne ve bireysel iyileşme hızına bağlı olarak değişir.
- Duygusal Destek: Psikolojik destek almak önemli olabilir. Destek grupları veya terapi seçenekleri, hastaların duygusal iyilik halleri için faydalıdır.
- Düzenli Kontroller: Takip randevuları, hastalığın seyrini izlemek ve olası tekrarlara karşı erken önlem almak için önemlidir.
- Yan Etkiler: Kemoterapi veya hormon tedavisi sonrası yan etkiler yaşanabilir. Bu yan etkiler kişiden kişiye değişir ve yönetim için doktorla iletişim kurmak önemlidir.
Evet, meme kanseri tedavi edilmezse yaşamı tehdit edebilir. Ancak erken tanı ve uygun tedaviyle birçok hasta tamamen iyileşir.
- Erken evrede yakalanan hastalarda 5 yıllık sağkalım oranı %90’ın üzerindedir.
- Geç evrede bile modern tedavilerle yaşam süresi uzatılabilir, yaşam kalitesi artırılabilir.
Sonuç olarak, meme kanseri ölümcül olabilir ama erken tanı ve etkin tedavi ile önlenebilir ve yönetilebilir bir hastalıktır.
Evde meme kanseri tanısı konulamaz, ancak erken belirtiler fark edilebilir. Kendi kendine muayenede dikkat edilmesi gerekenler:
- Memede ele gelen sert, hareket etmeyen bir kitle,
- Meme başında çekilme, akıntı (özellikle kanlı),
- Ciltte çökme, renk değişikliği, portakal kabuğu görünümü,
- Koltuk altında şişlik veya kitle
gibi bulgular varsa vakit kaybetmeden bir doktora başvurulmalıdır.
Hayır. Meme kanseri bulaşıcı değildir.
- Yakın temas, aynı ortamda bulunmak, cinsel ilişki, kan teması ya da hava yoluyla başka birine geçmez.
- Meme kanseri genetik olabilir, yani ailede varsa risk artabilir ama bu kalıtsal geçiştir, bulaşıcı değildir.
Hayır, doğrudan kan tahliliyle meme kanseri tanısı konulamaz. Ancak bazı testler destekleyici bilgi sağlar:
- Tümör belirteçleri (CA 15-3, CEA) özellikle ileri evrede yükselebilir.
- Kan sayımı, karaciğer-böbrek fonksiyon testleri, metastaz şüphesinde kullanılır.
- Asıl tanı yöntemleri: Fizik muayene, görüntüleme (mamografi, ultrason, MR) ve biyopsidir.
İlişkili Branşlar
Tümünü Gör
























